Christine Martinez-Vinson
et l’ensemble du Conseil d’Administration du GFHGNP
Téléchargez cette fiche au format PDF
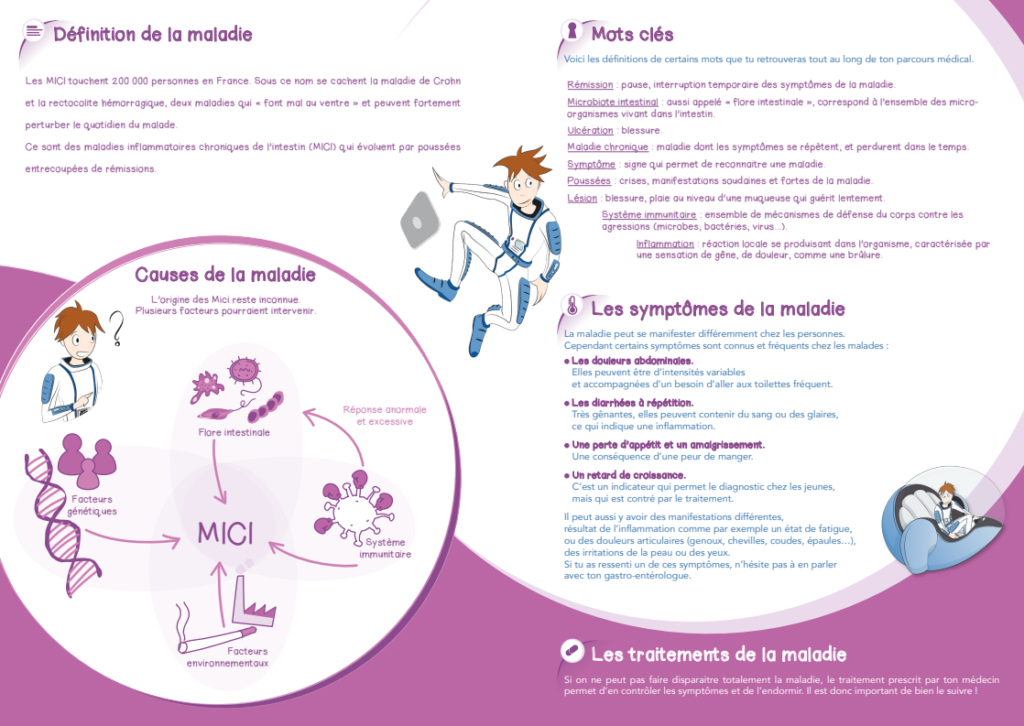
Le moment de l’annonce diagnostique d’une maladie inflammatoire chronique intestinale (MICI) est une opportunité pour construire une relation de confiance et pour créer un partenariat soignant – patient – proches aidants.
Comme toute annonce, elle va induire chez le patient et ses proches aidants des sentiments contradictoires : de la sidération au soulagement d’avoir posé des mots sur les maux.
L’annonce en pédiatrie est une double annonce : il faut annoncer aux deux parents idéalement ensemble ainsi qu’à l’enfant. Avant l’adolescence, l’annonce se fait d’abord aux parents, puis à l’enfant en présence des parents. Après l’adolescence, il s’agit d’une annonce partagée ; annonce à l’adolescent, en présence de ses parents.
Idéalement, l’annonce se fait un jour de semaine, dans un lieu calme et apaisant, sans élément perturbateur, par un médecin pleinement disponible, ayant préparé ce moment (Tableau 1) et ayant en tête les mécanismes de défense des soignants et des patients (Tableaux 2 et 3). Il s’agit – après avoir écouté le patient afin de pouvoir s’adapter au cadre de référence de la famille – de délivrer une information claire, de proposer un projet de soin, d’exposer les bénéfices et les risques des traitements, et d’ouvrir vers un espoir réaliste, tout ceci après avoir recueilli le consentement du patient.
L’annonce peut être réalisée en plusieurs temps en fonction du niveau de compréhension et des interrogations du patient et des parents (Tableau 4). Il n’est pas nécessaire de tout aborder lors du 1er temps d’annonce, les complications éventuelles et le risque de dysplasie seront abordés par
la suite, lors de séances d’éducation thérapeutique ou lors des consultations suivantes.
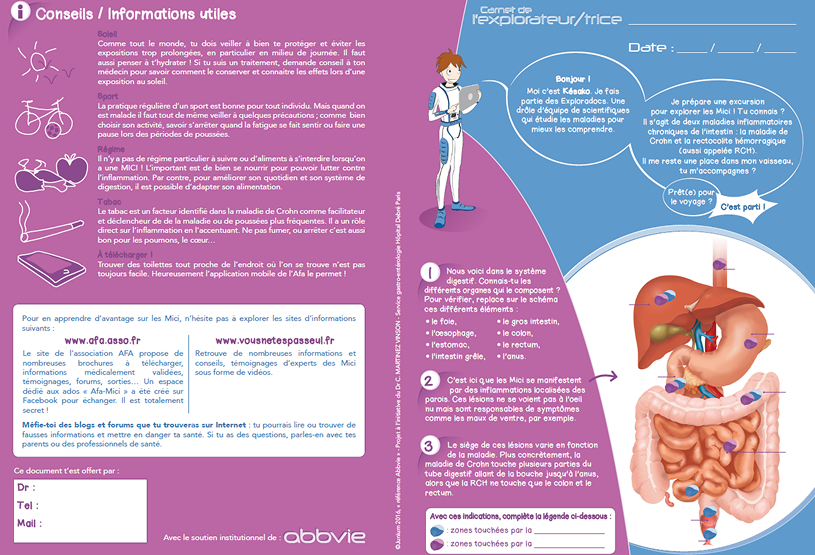
Des documents sont remis : sur la maladie, sur les associations de patients ou aidants (Association François Aupetit), ainsi qu’une fiche traçant l’ensemble des interlocuteurs au sein de l’équipe pluridisciplinaire.
L’entretien d’annonce est tracé dans le dossier médical.
Un soignant relais reprend l’annonce à distance afin de s’assurer de la compréhension de la pathologie et du suivi mis en place. Un parcours ETP sera mis en place autant que possible.
Suite à l’annonce, le processus d’intégration fera passer le patient par les 5 stades suivants : déni, colère, négociation, tristesse, acceptation. Un soutien psychologique peut s’avérer nécessaire.
| – Que sais-je de la situation du patient ? – Que sais-je de la maladie et de son évolution naturelle (survenue de handicap, mise en place de traitements de plus en plus contraignants…) ? – Que sais-je des options thérapeutiques, des prises en charge possibles et de leurs implications ? – Que sais-je du rapport bénéfice-risque de chacune de ces prises en charge ? – Quelle est la part d’incertitude du pronostic, de variabilité dans l’expression de la maladie ? – Que puis-je prévoir de l’évolution de ce patient ? – Qu’est-ce qui va changer dans la vie du patient ? Qu’est ce qui sera probablement le plus difficile pour lui ? – Quelle est la filière de prise en charge (structure d’accueil lorsque le handicap ou les difficultés surviennent) ? |
| L’identification projective : mécanisme le plus fréquemment utilisé qui vise à attribuer à l’autre ses propres sentiments, réactions, pensées ou émotions. Il permet au soignant de se donner l’illusion qu’il sait ce qui est bon pour le patient. Il occulte le vécu du patient avec le risque de culpabiliser le patient. La rationalisation : discours hermétique et incompréhensible, ne permettant pas de dialogue et empêchant le cheminement psychique du patient. La fausse réassurance : le soignant va optimiser les résultats médicaux en entretenant un espoir artificiel chez le patient. Elle arrive souvent en réponse à l’expression, par le patient, d’une angoisse que le soignant ne se sent pas capable d’entendre. La fuite en avant : le soignant dit tout, tout de suite et se décharge de son fardeau, pouvant entraîner la sidération du patient. La banalisation (ex : une stomie ce n’est rien) : le patient ne se sent pas entendu, ce qui majore son angoisse. Le mensonge : le soignant ne tient pas compte de la demande du malade ni de ses ressources personnelles. |
| L’isolement affectif : le patient peut se couper émotionnellement de la situation, agissant de manière détachée. Le déplacement : la fixation sur une autre problématique intercurrente et mineure, par exemple pleurer pour le pansement de cathéter mais pas pour la stomie. La projection agressive : attention à ne pas renvoyer la même agressivité qui aggraverait la détresse du patient. La régression : le patient peut adopter des comportements plus enfantins ou dépendants, cherchant à être protégé ; il s’agit de ne pas éloigner l’aidant qui va le soutenir. |
| – Ai-je laissé au patient la possibilité de poser toutes les questions ? – Suis-je en mesure de savoir ce qu’il a compris ? – Qu’a-t-il retenu de la consultation ? Et pour la prochaine consultation : que me reste-t-il à lui dire |
Exemple de document à remettre aux patients et synthèse des points abordés
Références
- Recommandations HAS : Annoncer une mauvaise nouvelle, février 2008.
- Recommandations HAS : Annonce et accompagnement du diagnostic d’un patient ayant une maladie chronique, février 2014.
- Alvin P., L’annonce d’une maladie chronique à l’adolescence. In Espace Ethique La Lettre, n°15-16-17, hiver 2001-2002, p.69-71.
- Hirsch E., Quelques repères pour un éthique de la communication et de l’information en pédiatrie ; la lettre de l’Espace Ethique, n°12-13-14, été-automne 2000, p.54-56.
- Moley-Massol I., L’annonce de la maladie, Une parole qui engage. DaTeBe, 2004.
- Ruszniewski M., L’annonce, Dire la maladie grave. Dunod, 2005.
L’ensemble des documents, recommandations et informations
se rapportant au Groupe Francophone d’Hépatologie-Gastroentérologie
et Nutrition Pédiatrique se trouvent sur le site internet : www.gfhgnp.org
Fiche réalisée avec le support institutionnel de

