Nous sommes très heureux de vous faire part du reportage mis en place par le lauréat de la Bourse jeune reporter pour le congrès de l’ESPGHAN 2025, Alexandre Mancheron.
Il nous a gratifié d’un excellent article reprenant tous les grands thèmes et sujets abordés lors du 57ème congrès de l’ESPGHAN.
Avec le soutien institutionnel de Mirum


Article 1. Greater Improvements in Bilirubin Were Observed in Pruritus Responders After Maralixibat Treatment in Patients With PFIC: Data From the MARCH/MARCH-On Trials
Richard J. Thompson
Contexte
La cholestase intrafamiliale progressive (PFIC) est un ensemble de maladies génétiques rares qui affectent la fonction hépatique, entraînant une cholestase chronique, un prurit sévère, un retard de croissance et une maladie hépatique progressive pouvant aboutir à la transplantation hépatique, souvent avant l’âge adulte. Une diminution du taux de bilirubine est considérée comme un indicateur de meilleure survie du foie natif. Le Maralixibat est un traitement approuvé qui agit en inhibant le transport iléal des acides biliaires. Des études antérieures ont montré que la Maralixibat améliorait significativement le prurit, le taux d’acides biliaires sériques, la bilirubine et la croissance.
Objectif
Évaluation du lien entre réponse au prurit et décroissance de la bilirubine totale chez les patients atteints de PFIC et traité par Maralixibat.
Résultats
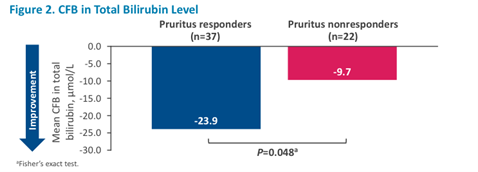
L’analyse a inclus 59 enfants atteints de différentes formes de PFIC et ayant reçu du Maralixibat dans le cadre d’un essai clinique randomisé. Le traitement a significativement diminué le prurit chez n=37 enfants. Au moment de l’inclusion, ceux-ci étaient significativement plus âgés (6 versus 3,6 ans) et présentaient des taux de bilirubine totale et conjuguée plus bas, ainsi qu’une meilleure croissance staturale.
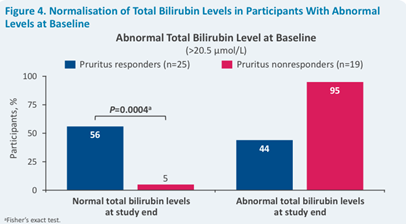
Après un suivi de 2 ans, les taux de bilirubine totale étaient meilleurs chez les enfants répondeurs au prurit. Tous les enfants répondeurs au prurit qui avaient une bilirubinémie totale normale l’ont gardé (n=12/12), et 56% des enfants répondeurs qui avaient une hyperbilirubinémie totale l’ont normalisée, contre seulement 5% chez les non-répondeurs (p=0,0004). Au final, 70% des enfants répondeurs et 10% des enfants non répondeurs avaient une bilirubinémie totale normale à la fin de l’étude.
Conclusion
Cette analyse établit un lien entre la réponse au prurit et l’amélioration des taux de bilirubine totale chez les patients atteints de PFIC traités par Maralixibat. Les enfants qui amélioraient leur prurit avec le traitement bénéficiaient également d’une diminution plus importante de leur bilirubinémie totale, marqueur pronostic pour la santé de leur foie. De plus, les résultats suggèrent que les patients présentant des taux de bilirubine plus bas au commencement du traitement pourraient avoir une plus grande probabilité de voir leur prurit s’améliorer avec le Maralixibat. Ces résultats soulignent l’importance du Maralixibat dans la prise en charge globale de la PFIC, en agissant positivement à la fois sur le prurit et sur les marqueurs de la fonction hépatique
Article 2. Improvements in pruritus are associated with improvements in growth in patients with Progressive Familial Intrahepatic Cholestasis: Data from the March-On Trial
Richard J. Thompson
Contexte
La cholestase intrafamiliale progressive (PFIC) est un ensemble de maladies génétiques rares qui affectent la fonction hépatique, entraînant une cholestase chronique, un prurit sévère, un retard de croissance et une maladie hépatique progressive pouvant aboutir à la transplantation hépatique, souvent avant l’âge adulte. Le Maralixibat est un traitement approuvé qui agit en inhibant le transport iléal des acides biliaires. Des études antérieures ont montré que la Maralixibat améliorait significativement le prurit, le taux d’acides biliaires sériques, la bilirubine et la croissance.
Objectif
Évaluation du lien entre la réponse au prurit et la croissance chez les patients atteints de PFIC et traités par Maralixibat.
Résultats
51 enfants ont été inclus dans l’analyse : 29 enfants avaient diminué leur score de prurit avec le traitement et 22 n’avaient pas répondu. Tous les enfants avaient un retard de croissance à l’introduction du traitement.
Les enfants ayant répondu au prurit avaient une croissance staturale significativement meilleure à 26 semaines et à 70 semaines de traitement que les enfants non-répondeurs (p<0,05). Concernant la croissance pondérale, parmi les enfants ayant une mutation BSEP, ceux ayant répondu au prurit avaient aussi une croissance pondérale significativement meilleure à 26 semaines de traitement (p<0,0001) et à 70 semaines de traitement (p<0,05). Des résultats similaires ont été observés chez les enfants ayant une mutation MDR3. En revanche, il n’y avait pas de différence significative parmi les enfants ayant une autre mutation.
Les améliorations de la croissance observées peuvent être liées à une modification physiopathologique de la maladie à l’aide du maralixibat ou bien grâce à une amélioration de la qualité de vie qui pourrait retentir sur la prise alimentaire.
Conclusion
Le Maralixibat permet d’améliorer significativement et durablement la croissance staturale des enfants atteint de PFIC répondant au prurit. Le traitement permet d’améliorer la croissance pondérale de certains sous-groupes d’enfants répondeurs au prurit. D’autres études sont essentielles pour mieux comprendre le lien entre prurit et croissance, mais il semblerait que le Maralixibat ait une action sur la physiopathologie de la maladie.
Article 3. Clinical benefits of Maralixibat for patients with Alagille syndrome are durable through 7 years of treatment: Data from the MERGE study
E. Gonzales
Contexte
Le syndrome d’Alagille (ALGS) est une maladie génétique rare, autosomique dominante, qui se manifeste par un large éventail de manifestations cliniques. Parmi celles-ci, on peut retrouver la cholestase (réduction du flux biliaire), le prurit, le retard de croissance, la formation de xanthome et une maladie hépatique progressive qui peut conduire à une transplantation hépatique. Le Maralixibat est un inhibiteur du transporteur iléal des acides biliaires, empêchant la recirculation entéro-hépatique des acides biliaires. Des essais cliniques ont démontré que ce traitement améliorait le prurit, diminuait le taux d’acides biliaires sériques et améliorait la croissance chez les enfants porteurs de l’ALGS jusqu’à 4 ans.
Objectif
Évaluation de l’efficacité à long terme du Maralixibat sur la réduction du cholestérol chez les enfants porteurs d’ALGS.
Résultats
Cette étude a inclus tous les enfants ayant participé aux essais cliniques ICONIC, IMAGINE et IMAGINE-II. Au total, 86 enfants, dont 85 qui avaient un diagnostic génétique d’ALGS ont été inclus. L’âge médian était de 5 ans et 49 étaient des garçons. Au début de l’étude, 79,1% étaient sous Acide Ursodésoxycholique et 76% étaient sous Rifampicine.
Finalement, le Maralixibat permettait d’améliorer significativement et durablement sur la durée de 7 ans :
- Le prurit (p=0,004 à 7 ans)
- Le niveau d’acides biliaires sériques : de -53µmol/L la première année à -121µmol/L la septième année (p<0,001)
- La croissance staturale (p=0,002 à 7 ans)
- La fonction hépatique :
- Médiane de bilirubine totale de 49,6µmol/L au début à 22,6µmol/L à 7 ans (p<0,05)).
- Médiane de bilirubine conjuguée de 42,8µmol/L au début à 10,3µmol/L à 7 ans (p<0,05)).
La majorité des participants (94% de ceux sous acide ursodésoxycholique ou rifampicine à la baseline) ont continué à prendre au moins un de ces médicaments pendant l’étude.
Conclusion
Cette étude démontre que les bénéfices cliniques et biologiques du Maralixibat chez les enfants porteurs d’un ALGS sont durables, jusqu’à 7 ans après l’introduction du traitement. Ces bénéfices concernent le prurit, le taux d’acides biliaires sériques et la croissance. Cette étude confirme donc l’intérêt du Maralixibat comme option thérapeutique à long terme pour les enfants porteurs d’ALGS.
Article 4. Effect of Maralixibat in Children with Alagille Syndrome: A French Real-Life Data Analysis
E. Gonzales
Contexte
Le syndrome d’Alagille (ALGS) est une maladie génétique rare et invalidante, se manifestant principalement par une cholestase, un prurit sévère, un retard de croissance, des xanthomes et une atteinte hépatique progressive pouvant conduire à une transplantation hépatique ou au décès. Le Maralixibat, un inhibiteur du transporteur iléal des acides biliaires, est approuvé en Europe et aux États-Unis pour traiter le prurit cholestatique chez les patients atteints d’ALGS. Bien que des essais cliniques antérieurs aient montré des améliorations du prurit et des taux d’acides biliaires sériques (SBA) avec le Maralixibat, il existe peu de données en vie réelle sur son efficacité.
Objectif
Description de la réponse clinico-biologique des enfants atteints d’ALGS ayant reçu le Maralixibat dans le cadre du programme d’accès compassionnel en France.
Résultats
Il s’agissait d’une étude prospective qui a analysé 55 enfants, avec un âge médian de 5,2 ans et 64% de garçons. 89% avaient une mutation du gène JAG1. Tous les enfants avaient initialement de l’acide Ursodesoxycholique et 96% avaient de la Rifampicine. 12 enfants (22%) avaient des xanthomes. Le suivi était en médiane de 18 mois de traitement.
89% des enfants ont répondu sur le prurit, et 92% des enfants ont amélioré leurs troubles du sommeil. 70% des enfants ont amélioré leur taux d’acides biliaires sériques. En revanche le taux de bilirubine totale est resté stable au cours du temps. 56% des enfants se sont améliorés sur le plan clinique et biologique. 9 enfants sur 11 ont diminué la sévérité de leurs xanthomes. Des enfants ont pu arrêter des médicaments concomitants contre le prurit.
9 patients ont arrêté le traitement du fait d’effets indésirables. Les effets indésirables les plus fréquents étaient la diarrhée (25%), les douleurs abdominales (36%). 13 patients ont présenté des effets indésirables transitoires, et 4 ont dû arrêter transitoirement le traitement.
Conclusion
La majorité des enfants et adolescents avec un ALGS et traités par le Maralixibat montre une amélioration rapide et soutenue du prurit et du taux d’acides biliaires sériques. Le traitement est globalement bien toléré, même si les effets indésirables digestifs sont fréquents.
Article 5. Serum bile acid levels predict the development of portal hypertension and high-risk esophageal varices following successful Kasai in biliary atresia
E. Grimaud
Contexte
L’Atrésie des Voies Biliaires (AVB) est une maladie rare du foie et des voies biliaires qui survient chez le nourrisson. Le traitement standard est l’Intervention de Kasaï (IK), qui peut rétablir le flux biliaire. Cependant, même après une IK réussie, de nombreux enfants développent des complications à long terme, notamment l’hypertension portale (HTP) et des Varices Oesophagiennes (VO) à risque de saignement digestif. Il existe donc un besoin crucial d’outils permettant d’identifier parmi les enfants en succès d’IK ceux qui vont développer une HTP et ses complications.
Objectif
Evaluer la valeur prédictive du taux d’Acides Biliaires Sériques (ABS) mesuré au cours de la première année suivant une IK réussie sur le développement d’une HTP et de VO dans les 5 années qui suivent l’IK.
Résultats
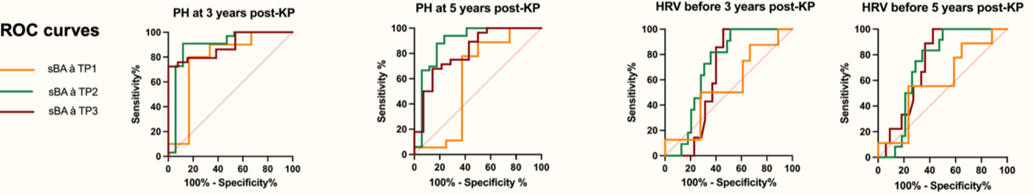
Une étude observationnelle rétrospective monocentrique a évalué le lien entre ABS au cours de l’année post IK réussie (définie par une bilirubinémie totale dans les 6 mois post IK ≤25µmol/L) et HTP à 5 ans chez 60 nourrissons recrutés entre janvier 2010 et janvier 2020. Les taux d’ABS ont été mesurés à 3-4 mois, à 6 mois et à 12 mois. La présence d’une HTP a été définie par la présence d’une splénomégalique, d’une ascite, d’une anomalie au Doppler portal, d’un hypersplénisme ou de la présence de VO quel que soit le grade.
Les taux d’ASB à 6 mois et à 1 an avaient une très bonne valeur prédictive d’HTP pour prédire la présence ou non d’une HTP à 3 ans et à 5 ans d’une IK réussie. La valeur prédictive positive était de 91% pour prédire l’HTP à 5 ans à partir de la valeur d’ASB à 6 mois. Les taux d’ASB à 6 mois et à 1 an avaient aussi une très bonne valeur prédictive pour prédire la présence ou non de VO à haut risque à 3 et 5 ans.
Les auteurs ont ainsi fixé des cutoffs pour le taux d’ASB à 6 mois et 1 an post IK réussie :
Conclusion
Chez les nourrissons atteints d’AVB et en succès d’IK, les taux d’ASB mesurés entre 6 et 12 mois après l’intervention sont pronostiques du développement d’une HTP et de VO de haut grade. Ces résultats suggèrent que le dosage des ABS pourrait stratifier le risque des patients et permettre d’optimiser le recours à l’endoscopie digestive haute pour le dépistage et la prophylaxie des varices œsophagiennes.
Article 6. Long term effects of cholic acid therapy in children with defects of primary bile acid synthesis
A. Gardin
Contexte
Le déficit de synthèse des acides biliaires est un trouble métabolique héréditaire rare qui empêche la production normale des acides biliaires primaires (acide cholique et acide chénodésoxycholique). Les défauts enzymatiques les plus fréquents mènent à l’accumulation d’acides biliaires anormaux qui sont hépatotoxiques. Les signes cliniques incluent une cholestase à gamma-glutamate transférase (gGT) basse, une carence en vitamines liposolubles et de faibles taux sériques d’acides biliaires, sans prurit. Non traitées, ces anomalies conduisent à la cirrhose et à l’insuffisance hépatique avec nécessité de transplantation. Bien que rares (1 cas sur 10 millions), leur diagnostic est crucial car un traitement oral par acide cholique bloque la production d’acides biliaires nocifs, améliore la fibrose et permet une survie prolongée avec le foie natif.
Objectif
Évaluer l’efficacité et l’innocuité à long terme du traitement par acide cholique chez des enfants atteints de déficit de synthèse des acides biliaires
Résultats
48 enfants dont 28 maintenant devenus adultes et provenant de 15 centres européens ont été analysés. L’âge médian au dernier suivi était de 21 ans. Seul un sujet a été transplanté par suite de complications. La dose médiane de traitement était de 425 mg par jour chez les adultes et 7,6 mg/kg par jour chez les enfants.
44 sujets ont vu une amélioration notable de leur biologique hépatique après plus de 2 ans de traitement : ALAT, bilirubine et acides biliaires étaient normalisés chez la quasi-totalité des sujets.
14 patients qui avaient bénéficié d’une biopsie hépatique ont vu leur score de fibrose METAVIR diminuer avec le traitement. 17 patients ont bénéficié d’une élastographie hépatique, qui était normale chez 11 patients et légèrement augmentée chez 6 patients.
La tolérance du médicament était excellente, sans effet indésirable grave ni interruption de traitement. Les effets indésirables non graves étaient le prurit, la nausée et l’élévation des gGT. 7 patients ont réalisé 15 grossesses sans anomalie fœtale.
Conclusion
L’identification des déficits de synthèse des acides biliaires est cruciale car le traitement par acide cholique modifie radicalement le pronostic. Il s’agit d’un traitement très bien toléré, y compris pendant la grossesse, et qui améliore la biologique hépatique, la fibrose, et permet chez la quasi-totalité des patients d’atteindre l’âge adulte avec le foie natif.
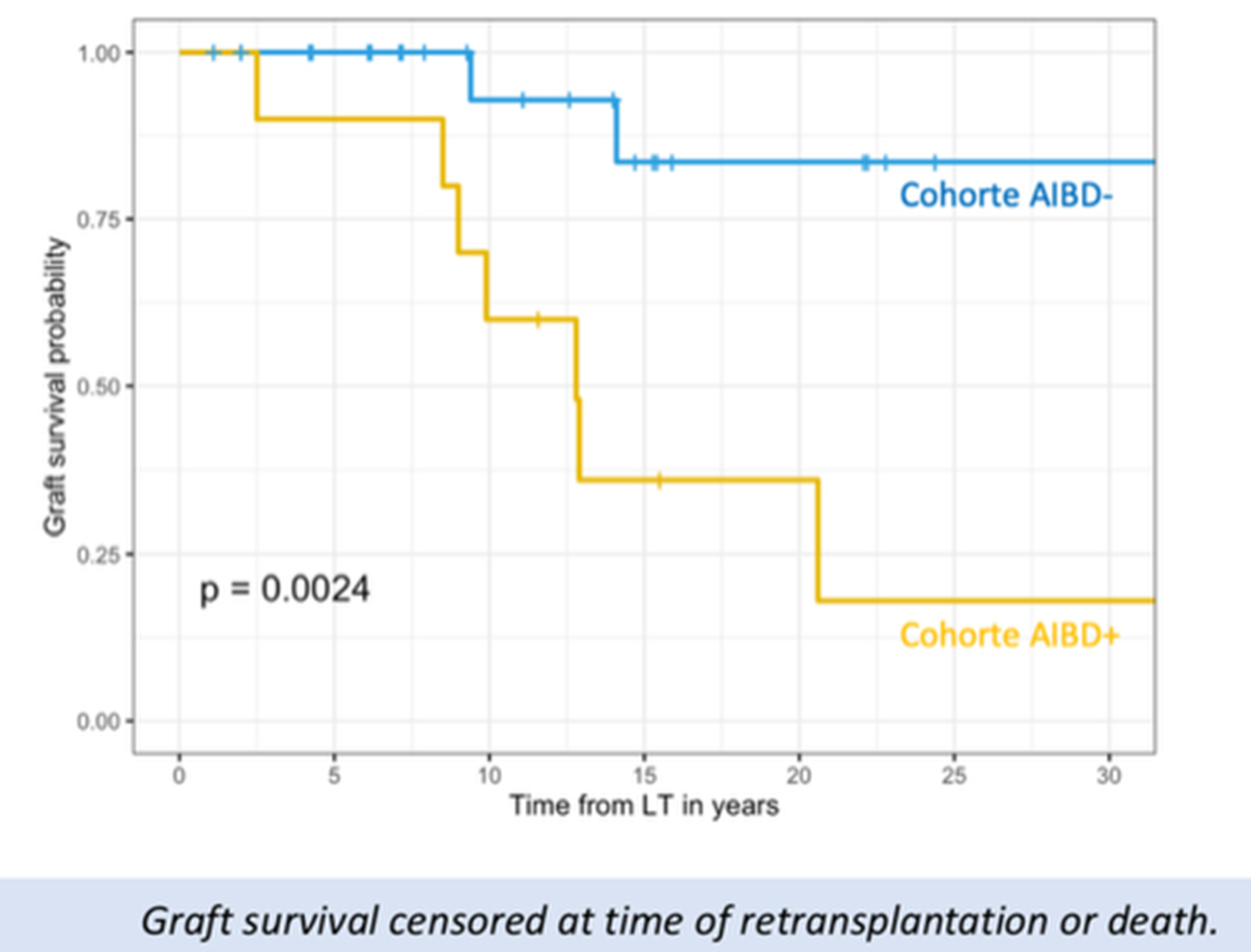
Article 7. Natural History of anti-BSEP alloimmune disease in liver transplanted patients for bile salt export pump deficiency
A. Gardin
Contexte
Les patients atteints d’un déficit d’export des sels biliaires (BSEP) du fait de mutations génétiques du gène ABCB11 sont susceptibles de développer des anticorps anti-BSEP après une transplantation hépatique, et de ce fait développer une maladie hépatique allo-immune anti-BSEP (AIBD) qui se manifeste par une récidive apparente de la maladie primitive avec prurit, cholestase à gamma-Glutamyl transférase (gGT) basse et perte du greffon.
Objectif
Description de l’histoire naturelle de l’AIBD dans une cohorte de patients transplantés pour une déficience en BSEP.
Résultats
Il s’agissait d’une étude rétrospective menée sur 35 enfants ayant bénéficié d’une transplantation hépatique entre 1988 et 2024 dans 5 centres franco-belges. Le dépistage systématique des anticorps anti-BSEP a été réalisé sur 34 patients. L’âge au dernier suivi était de 21,3 ans.
Au total, 10 patients (28,6%) ont développé des anticorps anti-BSEP et ont développé une AIBD. Les facteurs de risque étaient d’avoir un génotype ABCB11 sévère (p=0,01). Il n’y avait pas de différence significative du sexe, de la négativité de l’immunomarquage BSEP sur le foie natif, de l’âge de la transplantation hépatique, ou de l’immunosuppression réalisée.
9/10 patients avec une AIBD présentaient un prurit et 5 un ictère. Les biopsies hépatiques réalisées chez 9 patients pouvaient retrouver une cholestase canaliculaire avec transformation gigantocellulaire des hématocrites (n=7/9), des infiltrats portaux (n=5/9), un immunomarquage BSEP absent ou réduit (n=4/7) et un marquage C4d canaliculaire positif pathologique (n=4/5)
Une rémission clinique a été observée chez n=9/10 patients à l’aide d’un traitement immunosuppresseur intensif (Rituximab, plasmaphérèse, immunoglobulines intraveineuses, corticothérapie et/ou immunoadsorption). N=6/9 patients ont rechuté, avec un délai médian de 6 ans. 6 patients ont dû subir une deuxième transplantation hépatique et 3 patients sont décédés, dont 2 après la deuxième transplantation.
Conclusion
L’AIBD est une complication fréquente après une transplantation hépatique pour déficience en BSEP, et un dépistage systématique devrait être recommandé. La présence de variants bi-alléliques tronquants du gène ABCB11 est un facteur pronostic majeur de survenue d’AIBD. Un immunomarquage BSEP réduit ou négatif et un marquage C4d canaliculaire positif sur l’histologie hépatique doivent faire évoquer une AIBD. Une immunosuppression forte peut faire prolonger la survie du greffon.
Article 8. What to expect from Artificial Intelligence in liver histopathology in the coming years
C. Guettier
Contexte
L’intelligence artificielle (IA) connaît un développement rapide avec des modèles sans cesse plus puissants, notamment pour l’analyse d’images. Or l’anatomopathologie qui consiste à l’analyse visuelle des échantillons microscopiques obtenues de biopsies hépatiques reste fondamentale pour le diagnostic et le traitement des maladies sur foie natif ou après transplantation.
Objectif
Que peut-on espérer des avancées de l’IA dans le domaine de l’histologie hépatique ?
Résultats
L’IAa connu récemment une grande amélioration, passant d’algorithmes statistiques de machine learning permettant de segmenter ou de classer des images, au deep learning permettant de reconnaître des images de tumeur ou de calculer des scores pronostics. Les derniers modèles génératifs sont très prometteurs et pourraient réaliser des analyses qualitatives d’image. Cependant ces modèles sont encore phase d’essai.
Actuellement des modèles existent pour aider à reconnaître le carcinome hépato-cellulaire, à classer les différents stades de maladies métaboliques associées à la stéatose hépatique (Mash) où des essais cliniques ont lieu. Cependant ces modèles manquent encore de précision et commettent encore des erreurs. Ils peuvent cependant aider l’anatomopathologiste dans son travail. Les avantages de l’assistance par l’IA sont d’améliorer la répétabilité, diminuer la variabilité inter-opérateur, améliorer la sensibilité de l’examen et la prédiction de la progression vers le stade de cirrhose. Des outils se développent aussi pour l’hépatite auto-immune permettant de mieux identifier les lésions primaires, d’améliorer la reproductibilité et d’aider l’anatomopathologiste pour les diagnostics différentiels
Conclusion
L’IA a un potentiel important en histologie hépatique, mais en est encore au stade de l’expérimentation. Les futures modèles multimodaux devraient permettre d’améliorer la reproductibilité et la sensibilité des examens tout en faisant gagner du temps à l’anatomopathologiste. La combinaison de l’IA avec le savoir et l’expertise de l’anatomopathologiste devrait permettre à terme de mieux prendre en charge les enfants atteints de maladie hépatique.
Article 9. Oral Vancomycin Improved Hepatobiliary Outcomes in Children with Primary Sclerosing Cholangitis – Ulcerative Colitis.
L. Räisänen
Contexte
La cholangite sclérosante primitive associée à la rectocolite hémorragique (PSC-UC) est une pathologie pédiatrique qui se caractérise par une inflammation des voies biliaires et du côlon. Lorsque la CSP est associée à une hépatite auto-immune (HAI), on parle de cholangite sclérosante auto-immune (ASC). La vancomycine orale est un traitement déjà utilisé pour la gestion de la Rectocolite hémorragique chez les enfants atteints de PSC-UC.
Objectif
Évaluation de la vancomycine orale sur l’atteinte hépatobiliaire des enfants présentant une PSC-UC ou une ASC.
Résultats
34 enfants (26 avec PSC-UC, 8 avec CAS-UC) ayant une CSP confirmée par cholangiopancréatographie par résonance magnétique ou biopsie, ont débuté un traitement par vancomycine orale d’au moins 3 mois. Les résultats avant et après le traitement par ont été comparés. Le risque de complications hépatobiliaires a été évalué à l’aide de l’indice validé SCOPE (Sclerosing Cholangitis Outcomes in Pediatrics), calculé sur la base de la biochimie hépatique (GGT, ALAT, bilirubine, plaquettes, albumine) et des résultats de la cholangiopancréatographie par résonance magnétique.
Parmi les 29 enfants qui avaient une calprotectine élevée au départ, 25 l’ont normalisé avec le traitement. Le taux des gamma-Glutamyltransférase (gGT) et des Alanine-Aminotransférase (ALAT) ont significativement diminué (p<0,001), et de manière plus marquée chez les enfants atteints d’une PSC-UC. Sur les 21 cholangiopancréatographie par résonance magnétique réalisée avant et après le traitement, 6 se sont améliorées (dont 4 normalisées), 9 sont restées stables et 6 se sont aggravées, mais ce changement n’était pas associé à la clinique ou à l’évolution de la colite.
Le risque de complication hépatobiliaire évalué par le score SCOPE a diminué chez 38% après traitement par vancomycine. Le risque a diminué chez tous les enfants ayant bénéficié d’une cholangiopancréatographie par résonance magnétique pendant l’antibiothérapie, mais il semblerait que cette diminution soit moins marquée et non statistiquement significative après l’arrêt du traitement.
Conclusion
La vancomycine orale a amélioré la colite, les taux de GGT et les résultats de la cholangioprancréatographie par résonance magnétique chez les enfants atteints de PSC-UC, et dans une moindre mesure, chez ceux atteints de CAS-UC. L’étude suggère également qu’à l’arrêt de la vancomycine orale, le risque de complications hépatobiliaires pourrait réaugmenter.
Article 10. Liver Health of Children with Intestinal Failure in the Composite Lipid Emulsion Era
U. Cucinotta
Contexte
L’insuffisance hépatique associée à l’insuffisance intestinale (IFALD) est une complication significative chez les enfants souffrant d’insuffisance intestinale (IF) et recevant une nutrition parentérale (NP) à long terme. Le degré d’atteinte hépatique est variable. Des stratégies telles que la cyclisation de la NP, la réduction de la dose de lipides et l’utilisation d’émulsions lipidiques combinées comme SMOFlipid® ont été explorées pour gérer cette complication. L’IFALD est influencée par plusieurs facteurs, notamment la nutrition parentérale elle-même, l’absence d’alimentation entérale, l’inflammation systémique, les infections associées aux cathéters centraux, la dysbiose intestinale et l’altération du métabolisme des acides biliaires.
Objectif
Evaluation du profil hépatique et des résultats cliniques des enfants sous NP à long terme pour une IF et traités avec SMOFlipid®.
Résultats
Il s’agissait d’une étude monocentrique ayant inclus 234 enfants en NP pour IF avec plus de 2 ans de SMOFlipid®. L’IFALD était définie par une bilirubinémie >34 µmol/L pendant plus de 6 semaines en l’absence de cause hépatique.
Parmi les 234 enfants, 147 (63%) avaient une biologique hépatique initiale normale, 58 (25%) avaient une cytolyse hépatique avec une bilirubinémie normale et 29 (12%) avec une bilirubinémie augmentée à plus de 12 µmol/L. Les enfants porteurs d’une maladie de Hirschsprung avaient significativement plus souvent une biologie hépatique perturbée au départ (p=0,0006).
La prévalence de l’IFALD était de 8% et concernait 18 enfants. L’analyse multivariée a retrouvé plusieurs facteurs de risque d’IFALD : l’apport calorique totale par NP (p=0,002), une dépendance importante à la NP (p=0,001), le rythme de la NP (p=0,001), la durée de la NP par jour (p=0,001), l’apport en protéines (p=0,04), la nécessité de transplantation intestinale (p<0,001). Des facteurs protecteurs ont aussi été retrouvés, comme la présence d’une alimentation orale (p=0,003), le sevrage de la NP (p=0,01), une longueur intestinale plus importante en cas de grêle court (p=0,02). En analyse multivariée, le besoin de transplantation intestinale (OR=9,6, p=0,002) et la dépendance élevée à la NP (OR=8,2, p=0,02) restaient significatif.
Conclusion
L’étude a révélé une faible prévalence de l’IFALD (8%) chez les enfants sous NP à long terme avec SMOFlipid®. Une augmentation persistante de la bilirubine (> 17 µmol/L) est considérée comme un critère de sévérité et est associée à des taux plus élevés de complications hépatiques. Les principaux facteurs de risque pour l’IFALD identifiés sont une dépendance plus élevée à la NP et une IF sévère nécessitant une transplantation intestinale.
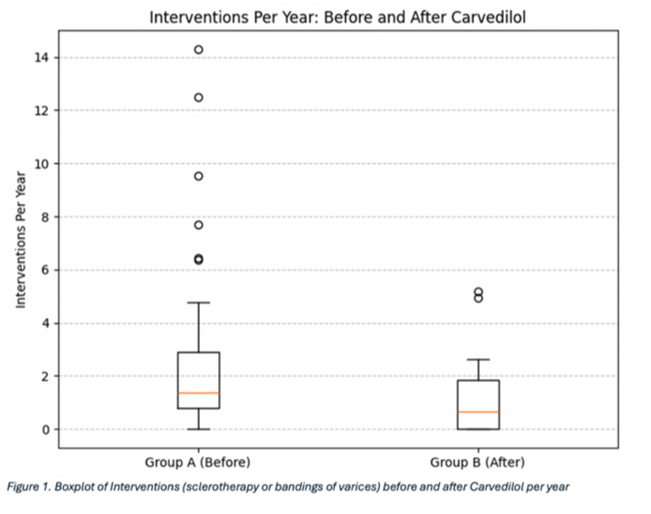
Article 11. Safety and Efficacy of Carvedilol in Children with Portal Hypertension: A national study from the 3 quarternary UK centres
V. J. Giamouris
Introduction
Le Carvedilol est un bétabloquant non cardiosélectif. Il est utilisé chez l’adulte pour la prévention des hémorragies digestives dans le cadre de l’hypertension portale (HTP), mais les données pédiatriques sont limitées.
Objectif
Évaluation de l’efficacité et de la sécurité du Carvedilol chez les enfants souffrant d’HTP.
Résultats
Il s’agissait d’une étude rétrospective ayant analysé 63 enfants. L’âge médian était de 10,5 ans. 38% avaient un cavernome porte et 30% une atrésie des voies biliaires. Les enfants bénéficiaient d’une évaluation endoscopique avant la mise sous Carvedilol.
Le traitement par Carvedilol a permis de réduire significativement le nombre d’intervention pour prévenir les saignements (p<0,001) et la fréquence des saignements (p<0,001). Le fait d’être ou non au stade de cirrhose hépatique ne modifiait pas significativement l’efficacité du traitement.
3 enfants n’ont pas toléré le Carvedilol, dont un enfant a présenté des signes respiratoires dans un contexte de maladie respiratoire chronique. Les effets indésirables mineurs étaient la fatigue, les terreurs nocturnes, les troubles du sommeil et les douleurs abdominales.
Conclusion
Le Carvedilol semble être un traitement efficace et bien toléré pour diminuer le nombre de saignement et d’intervention endoscopique prophylactique chez les enfants ayant une HTP. Cependant, des études prospectives de plus grandes ampleurs méritent d’être réalisées pour pouvoir définitivement conclure.
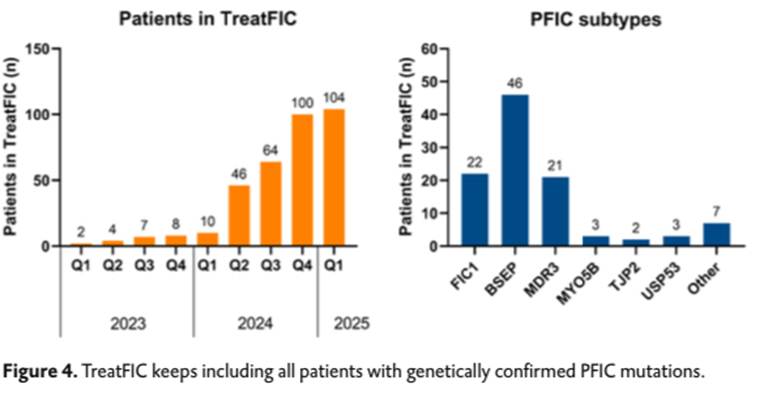
Article 12. Understanding Treatment Efficacies of Progressive Familial Intrahepatic Cholestasis via a Prospective World-Wide Registry, TreatFIC
A.D.E. De Groot
Contexte
La cholestase Intrafamiliale progressive (PFIC) regroupe plusieurs maladies hépatiques cholestatiques pédiatriques rares et sévères, caractérisées par un défaut du flux biliaire. Un précédent registre rétrospectif, NAPPED, a permis d’identifier des relations entre le génotype et le phénotype pour les déficiences en FIC1 et BSEP. Les recherches sur la PFIC ont conduit à la caractérisation de déficiences supplémentaires (MDR3, TJP2, USP53), élargissant la compréhension du spectre de ces maladies. En 2023, le registre TreatFIC a été lancé comme une initiative prospective pour suivre de manière exhaustive les patients atteints de PFIC et leurs traitements.
Objectif
Description de l’histoire naturelle des patients atteint de PFIC en fonction de son sous-type, ainsi que de la réponse aux traitements en conditions réelles.
Résultats
50 centres dans le monde collectent régulièrement des données prospectives tous les 6 mois au sein du programme TreatFIC. Au total, 104 patients ont été analysés : 46 avec mutation BSEP, 22 avec mutation FIC1, 21 avec mutation MDR3. Le nombre de patients suivis dans le registre TreatFIC est toujours en cours d’augmentation rapide.
24 patients ont reçu une transplantation hépatique, dont 4 après leur inclusion dans TreatFIC. 19 ont bénéficié d’une dérivation biliaire chirurgicale.
44 patients sont traités par Odevixibat, 4 l’ont été par le passé, et 12 patients sont traités par Maralixibat. 44 patients ne sont pas traités par inhibiteurs des transporteurs iléaux de la recapture des acides biliaires.
Conclusion
Le registre TreatFIC est en expansion rapide et fournit des données prospectives sur les traitements des patients atteints de PFIC. L’augmentation rapide du nombre de patients inclus depuis 2023 permettra d’évaluer les données en vie réelle des traitements actuels pour la PFIC.
Article 13. Utilisation of Thromboelastography and Von Willebrand Factor Antigen Profile in Children with Bleeding and Liver Transplant
A. Gaël
Contexte
Les saignements digestifs sont des complications fréquentes de l’Hypertension Portale (HTP) et de la transplantation hépatique (TH). La thromboélastographie (TEG) reflète les capacités de coagulation, et l’antigène du Facteur de VonWillebrand (vWFAg) qui est un marqueur d’activation endothélial sont des marqueurs prédictifs de saignement peropératoire chez l’adulte. Cependant les données pédiatriques sont limitées.
Objectif
Évaluation de la performance de la TEG et du vWFAg pour prédire le risque de saignement peropératoire pour les enfants qui subissent une transplantation hépatique
Résultats
96 enfants ont été analysés, avec un âge médian de 9,3 ans. 51 (53%) étaient des garçons. 34 avaient une atrésie des voies biliaires, 17 une insuffisance hépatique aiguë, 6 une maladie métabolique, 7 un hépatoblastome, 7 une ciliopathie et 29 une autre maladie moins représentée.
32 enfants ont eu un saignement péri-opératoire. Les paramètres de la thromboélastographie étaient significativement plus élevés chez les enfants ayant subi un saignement. En revanche il n’y avait pas de différence significative sur le vWFAg (p=0,61). La numération de plaquettes était significativement plus faible chez les enfants ayant saigné (p=0,01).
Conclusion
Il s’agit de la première étude évaluant la performance de la TEG et du vWFAg pour la prédiction des saignement péri-opératoires au cours d’une transplantation hépatique pédiatrique. Le TEG Activated Clotting Time (temps de coagulation activé) et la numération de plaquettes semble pouvoir être prédictifs du risque de saignement, contrairement au vWFAg. Cependant des études de plus grandes ampleurs prospectives doivent être réalisées pour recommander ces examens en pratique clinique.