
Lucie, âgée de 15 ans, consulte pour
obésité.
Sa mère, âgée de 40 ans, a été opérée d’un by-pass il y a
3 ans pour obésité massive avec SAOS. Elle a
actuellement un IMC à 35 kg/m
2
Son père, âgé de 41 ans, a un poids normal et est traité
pour hypercholestérolémie depuis l’âge de 30 ans.
Elle n’a pas d’antécédent particulier en dehors d’un
asthme allergique depuis l’âge de 10 ans traité par
salbutamol inhalé en cas de crise.

Lucie, âgée de 15 ans, consulte pour
obésité.
Examen clinique
Pubère, PR à 11 ans, cycles réguliers
Obésité (IMC 32 kg/m
2
), vergetures sur les flancs et
les aisselles, acanthosis nigricans
Sommeil agité avec sueurs nocturnes
Pas de plainte fonctionnelle en dehors de l’obésité
Scolarité normale (en seconde)
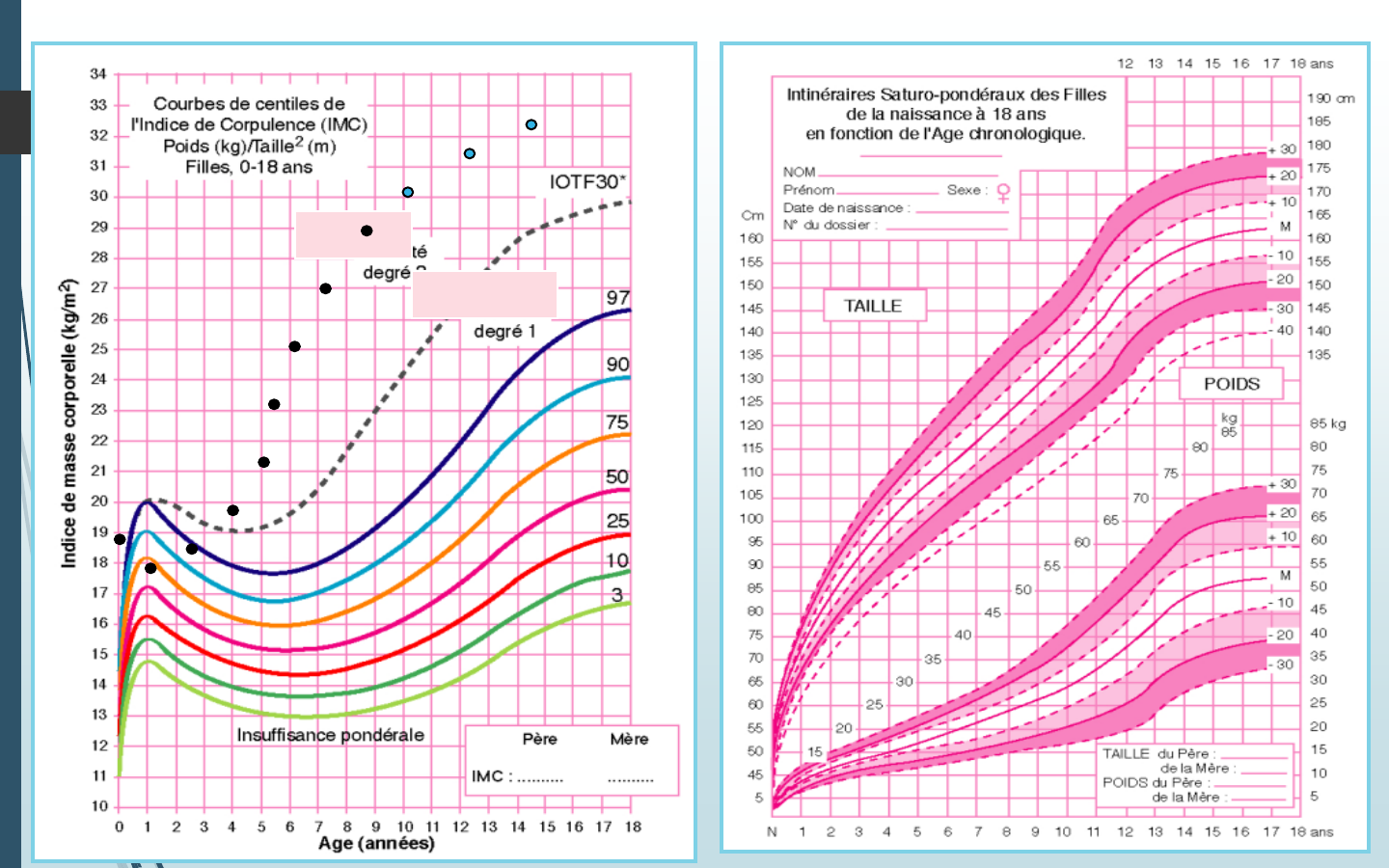
surpoids
obésité
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.

Quel(s) examen(s) complémentaire(s)
demandez-vous chez cette
adolescente?
A. Bilan lipidique
B. ASAT/ALAT
C. Glycémie à jeûn
D. HbA1c
E. Bilan thyroidien

Quel(s) examen(s) complémentaire(s)
demandez-vous chez cette
adolescente?
A. Bilan lipidique
B. ASAT/ALAT
C. Glycémie à jeûn
D. HbA1c
E. Bilan thyroidien

6
EN PRATIQUE
Sont SYSTÉMATIQUES :
interrogatoire
examen clinique complet
AUCUN examen complémentaire ne doit être systématique
mais seulement orienté par l’interrogatoire et l’examen
clinique
sauf dans les obésités sévères ou syndromiques
7
77
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
.
Seule l’existence d’un
ralentissement de la
croissance staturale
doit faire rechercher
une endocrinopathie
Les endocrinopathies
(hypothyroïdie,
hypercorticismes, déficit en
GH) ne sont pas des causes
d’obésité chez l’enfant,
mais plutôt un diagnostic
différentiel ou associé dans
les obésités syndromiques

Facteurs de risque vasculaires
• Dyslipidémie (HDL , LDL , TG )
» 20-30% des enfants obèses
» à rechercher uniquement si antécédents familiaux
• Insulinorésistance / DNID
» IR fréquente mais recherche inutile (acanthosis nigricans)
» intolérance au glucose (5-10%) : inutile à rechercher
» DNID exceptionnel, à ne rechercher que si signes
cliniques, populations à risque (afro-américains,
asiatiques), obésité massive (IMC > 35 kg/m
2
)
• HTA
» TA souvent chez les obèses
» mais HTA rare (<5%)

9
Complications hépato-biliaires
Stéatose hépatique
Prévalence
10 à 20 % des cas selon les critères utilisés
Diagnostic
↑ transaminases (1.5 à 2 fois la normale)
recherche systématique inutile
à rechercher uniquement si : atcds familiaux de stéatose
hépatique non-alcoolique sévère ou d’hépatopathie (++) ou
obésité sévère (IMC > 35 kg/m
2
) ou consommation d’alcool ou
de médicaments hépato-toxiques
Evolution
le plus souvent bénigne
fibrose et cirrhose rares (surtout si atcdts de stéatohépatite
familiale)
Giorgio et al, BMC pediatrics, 2013
10
La prescription d’un bilan sanguin ne doit pas
être systématique
mais orientée par la clinique
Glycémie
Age > 10 ans + minorité
ethnique prédisposée («noir»,
indien) + atcds familiaux de
DNID précoce
Obésité sévère ()
Suspicion clinique de diabète
Bilan lipidique
Antécédents familiaux de
dyslipidémie
Transaminases
Antécédents familiaux de
maladie hépatique (stéato-
hépatite sévère)
Prise de médicaments hépato
-toxiques ou consommation
d’alcool
Obésité sévère
Il faut
«hypomédicaliser
» l’obésité de
l’enfant pour la
dédramatiser

Quel(s) est(sont) l’(les) objectif(s) thérapeutique(s)
pour Lucie après la 1ére consultation?
A. Réduction de l’IMC
B. Stabilisation de l’excès pondéral
C. Phase statique
D. Stabilisation de l’IMC
E. IMC < 97éme percentile

Quel(s) est(sont) l’(les) objectif(s) thérapeutique(s)
pour Lucie après la 1ére consultation?
A. Réduction de l’IMC
B. Stabilisation de l’excès pondéral
C. Phase statique
D. Stabilisation de l’IMC
E. IMC < 97éme percentile
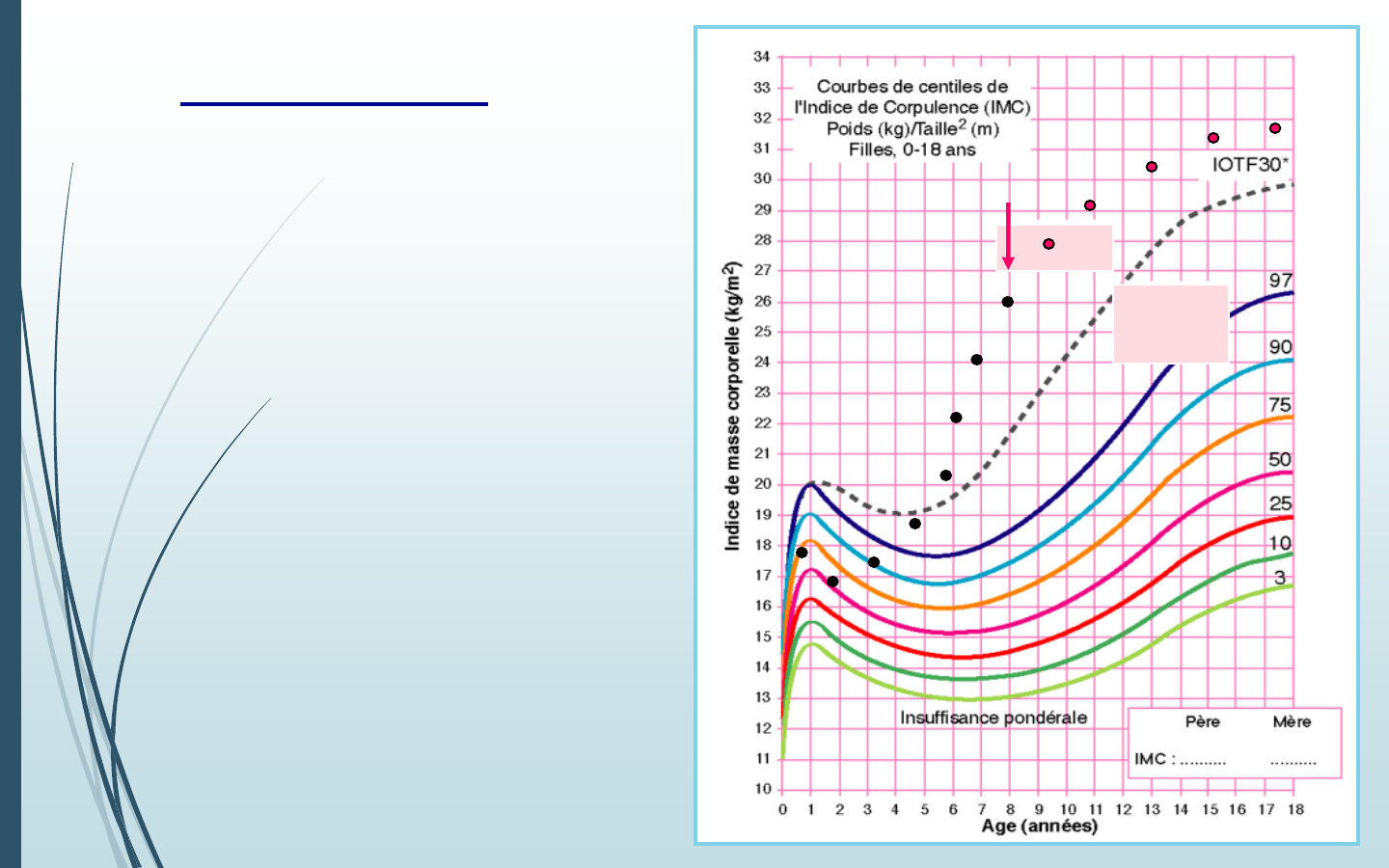
Stabilisation
de l’excès pondéral
L’IMC croît
parallèlement au 97
e
percentile
Mais l’IMC augmente
surpoid
s
obésité
PEC
PEC
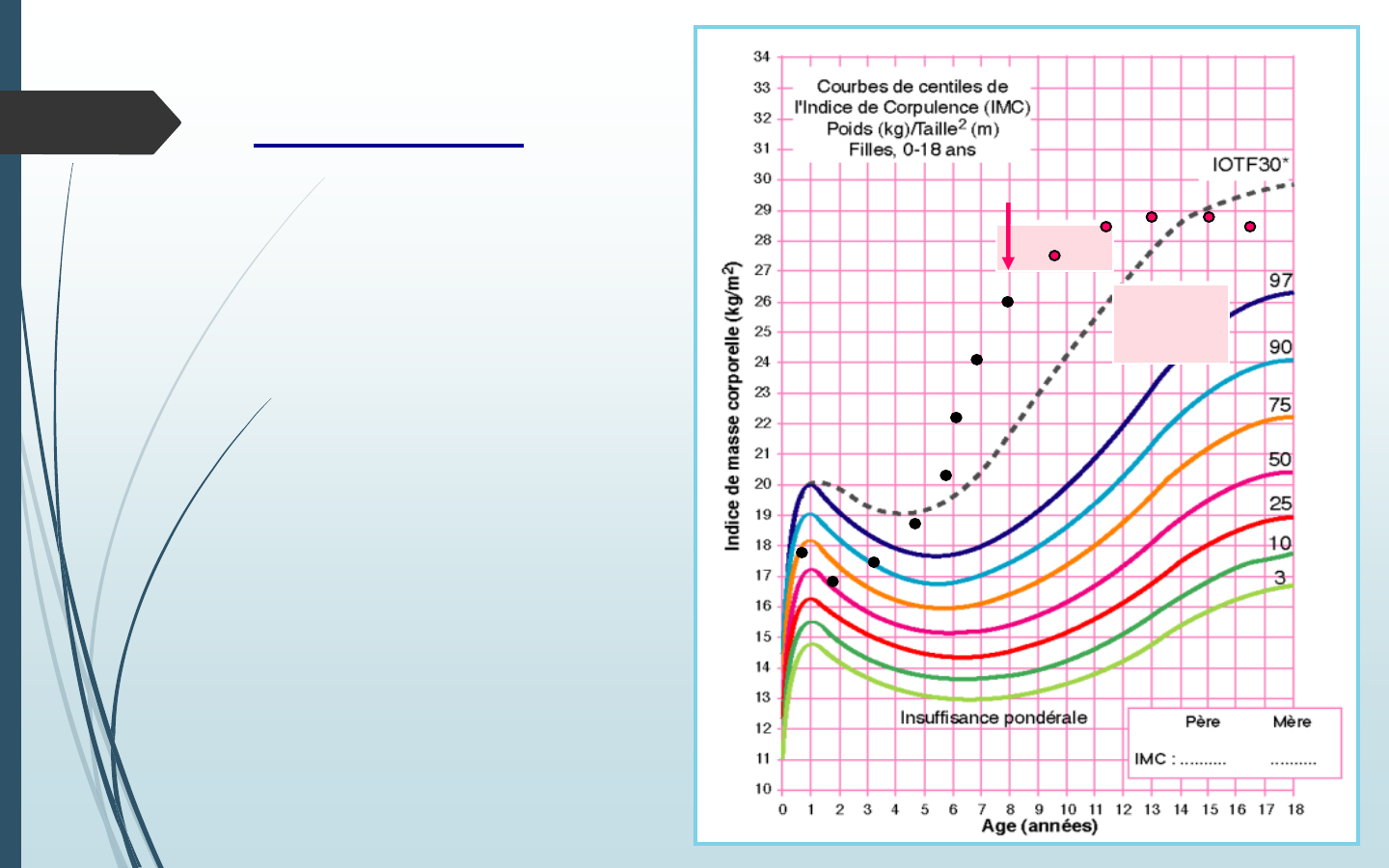
Réduction
de l’excès pondéral
• L’IMC se rapproche du
97
e
percentile
• Mais l’IMC peut
augmenter
surpoid
s
obésité
PEC
PEC

15
Il est important de fixer des objectifs
thérapeutiques raisonnables
• L’objectif thérapeutique ne doit pas toujours
être pondéral.
• Contrairement à l’adulte, la stabilisation de
l’IMC n’est pas un objectif à atteindre
impérativement.

16
Résultats thérapeutiques à long terme de
l’obésité de l’enfant
Fisher et al.
J Adolesc Health Care 1981
Epstein et al.
Health Psychol 1994
Togashi et al.
Int J Obesity 2002
Données personnelles
2009
n
50
158
276
173
Suivi
10 ans
10 ans
12 ans
11 ans
% IMC < 25
38 %
30 %
45 %
35 %
Age (ans)
12 - 17
6 - 12
6 - 15
3 - 17

17
Les facteurs prédictifs du devenir pondéral à l’âge adulte sont
indépendants de la précocité, la durée et l’efficacité de la
prise en charge durant l’enfance
174 enfants obèses suivis en consultation
Contactés 11,1 ± 2,7 ans plus tard (âge : 21,5 ± 3,7 ans)
Comparaison des 60 (35%) normopondéraux (IMC 25) avec les 114
(65%) en surcharge pondérale (IMC > 25)
Facteurs non prédictifs
âge à la 1
ère
consultation
retard à la consultation
durée du suivi
efficacité de la prise en charge
Facteurs prédictifs
niveau socio-économique
élevé des parents (+)
niveau d’étude élevé (+)
IMC de la mère > 25 (-)
origine non-européenne (-)
Ficheux et al., J Pediatr Gastroenterol Nutr 2009

18
1818
Le lien entre obésité de l’enfant et facteurs de
risque cardiovasculaires à l’âge adulte est
uniquement lié à la persistance de l’obésité chez
l’adulte
DNID, HTA, LDLC, HDLC, TG,
épaisseur de la paroi
carotidienne
Enfant/Adulte
Groupe I : Nl/Nl
Groupe II : Ob/Nl
Groupe III : Ob/Ob
Groupe IV : Nl/Ob
FdR cardiovasculaires
Nl/Nl = Ob/Nl
Ob/Ob = Nl/Ob
Juonala et al., N Engl J Med 2011

19
Le traitement de l’obésité n’est
pas une urgence chez l’enfant
Car :
La précocité de la prise en charge a peu ou pas d’influence sur
l’évolution ultérieure
Les complications somatiques sévères sont rares chez l’enfant
Il faut donc :
Rassurer les familles
Ne pas contraindre un enfant à maigrir en l’absence de demande
Savoir laisser un enfant gros et attendre que sa motivation soit
suffisante pour supporter les contraintes d’un régime
20
Les complications somatiques graves sont
exceptionnelles chez l’enfant obèse
Diabète
5
HTA nécessitant un traitement
3
Stéato-hépatite sévère
3
Epiphysiolyse de la tête fémorale
4
Apnées du sommeil nécessitant une VNI
11
Syndrome des ovaires polykystiques
3
Pseudotumor cerebri (HTIC)
2
Nombre de cas de complications graves de l’obésité chez 1000
enfants avec obésité sévère (z-score IMC > 3 DS) de 1990 à 2015

21
La déculpabilisation des parents fait partie
du traitement de l’obésité de l’enfant
• La surcharge pondérale de leur enfant n’est pas la
conséquence d’un laxisme diététique ou
éducationnel de leur part
• Le devoir du médecin est de les déculpabiliser en leur
expliquant l’origine exacte de la maladie de leur
enfant
22
22
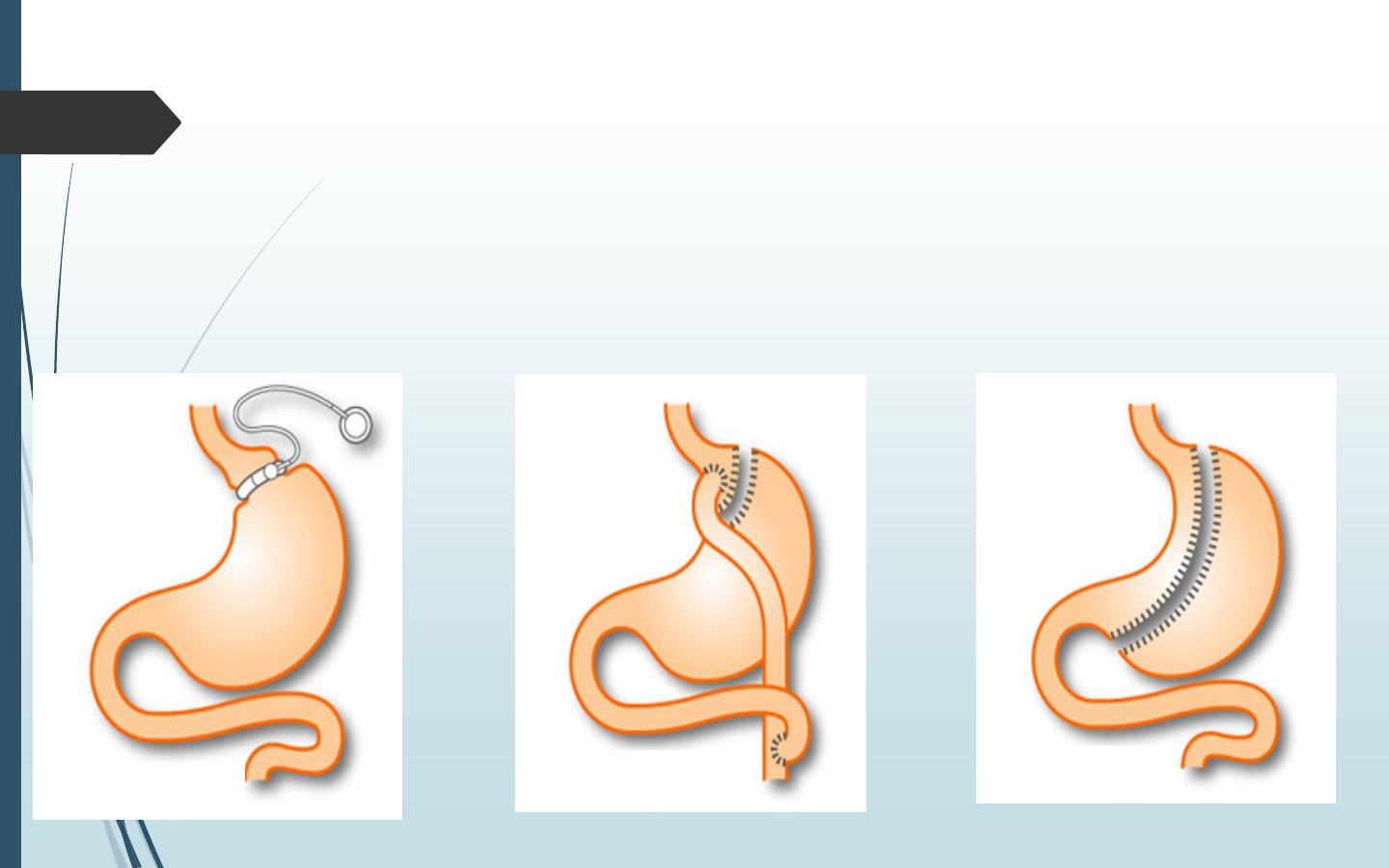
La chirurgie bariatrique doit savoir être
envisagée chez l’adolescent souffrant d’une
obésité sévère
Anneau gastrique
ajustable
Bypass gastrique
(Roux en Y)
Sleeve
gastrectomie

23
23
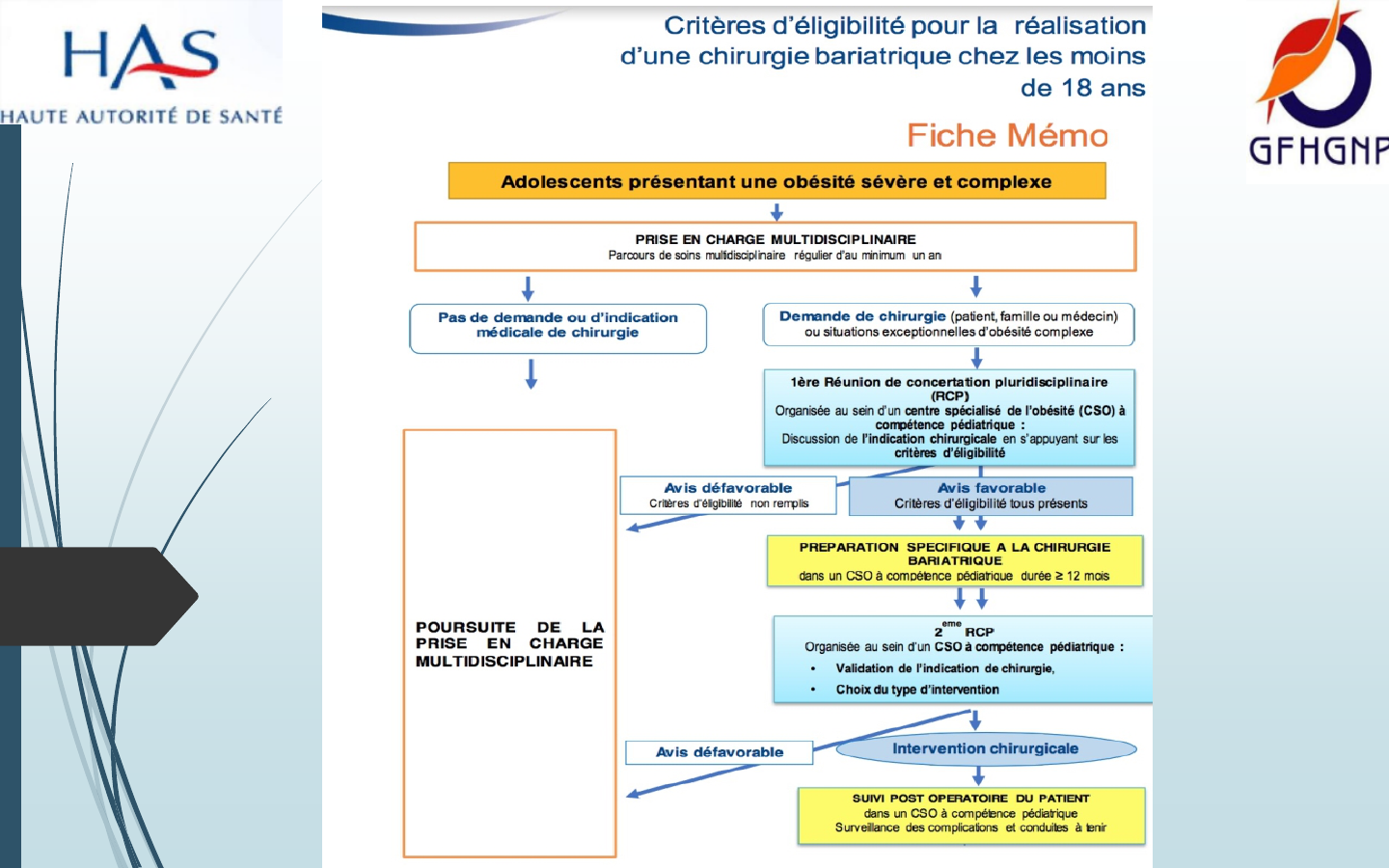
Indications de la chirurgie bariatrique chez
l’adolescent en France
(HAS 2016)
• Critères d’inclusion
– IMC > 35 kg/m² + 1 comorbidité sévère (diabète, SAS sévère, HTIC, stéatohépatite sévère)
– IMC > 40 kg/m² + altération de la qualité de vie et demande de l’adolescent
– Age ≥ 15 ans (13 ans si comorbidité sévère)
– Préparation multidisciplinaire à la chirurgie par une équipe spécialisée pendant au moins
12 mois
– Accord des 2 parents
– Stabilisation pondérale avant la chirurgie
• Critères d’exclusion
– Tanner < IV (âge osseux < 13 ans chez les filles et < 15 ans chez les garçons)
– Incapacité (personnelle et/ou familiale) à appréhender les risques chirurgicaux ou à intégrer les mesures
nutritionnelles (suppléments) et les changements diététiques nécessaires en post-opératoire ou à assurer
un suivi régulier
– Troubles psychiatriques décompensés ou non pris en charge
– Troubles sévères et non stabilisés du comportement alimentaire
– Conduites addictives
– Obésité syndromique, monogénique connue, ou lésionnelle (sauf exception)
– Adolescentes enceintes ou allaitantes
Mars 2016